Vous souffrez ? Évaluez l’intensité de votre douleur avec l’EVA !
Qu’elle soit chronique, aigue, intense ou modérée, cancéreuse ou non, la douleur reste un symptôme subjectif difficile à évaluer en pratique par le médecin, d’où l’intérêt de l’utilisation de l’échelle visuelle analogique (EVA).
« J‘ai moins mal aujourd’hui, mais plus qu’avant-hier et beaucoup moins qu’il y a un mois… » Dans ces conditions, il est difficile pour le médecin d’évaluer avec précision l’intensité de la douleur, d’en effectuer le suivi et ce, à partir de ressentis subjectifs non chiffrés lorsqu’il s’agit de prescrire le médicament antalgique le plus adapté et à la dose efficace. C’est tout l’intérêt des « outils d’auto-évaluation de la douleur », autrement dit des outils de mesure de la douleur, à l’instar du thermomètre pour la température.
L’intensité seulement
Très simples à utiliser par le patient, ces outils de mesure constituent une évaluation de la douleur basée uniquement sur un seul paramètre : l’intensité. Ils ne permettent donc pas d’évaluer les autres composantes de la douleur (vécu, qualité de vie, souffrance psychique, retentissements divers…). Ces outils sont uniquement quantitatifs et ne suffisent pas à cerner l’ensemble des paramètres qualitatifs de la douleur, beaucoup plus complexe qu’un simple chiffre ou adjectif et pour lesquels il existe des questionnaires plus précis, le Questionnaire douleur de l’hôpital Saint-Antoine (QDSA), par exemple.
Trois outils principaux
Schématiquement, le médecin dispose de trois outils :
⇒ L’échelle numérique simple (ENS) qui consiste pour le patient à coter sa douleur de 1 à 10 selon qu’elle est absente (à gauche de l’échelle) ou maximale imaginable (à droite).
⇒ L’échelle verbale simple (EVS) qui permet au patient de coter sa douleur au travers de divers adjectifs (douleur absente, faible, modérée, intense, extrêmement intense…).
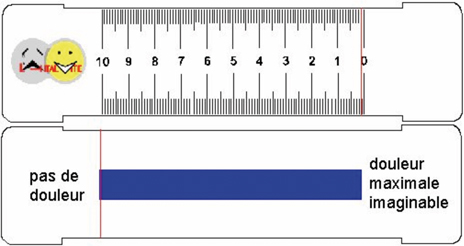
⇒ L’échelle visuelle analogique (EVA) qui combine un score par un chiffre (visible par le médecin) et une ENS.
Une simple réglette
En pratique, l’EVA se présente sous la forme d’une réglette sur laquelle coulisse un curseur en plastique transparent pourvu d’un repère vertical sur chaque face. La réglette propose une face recto et une face verso. La face recto montrée au patient propose une cotation entre l’absence de douleur (à gauche) et la douleur maximale imaginable (à droite). Le patient positionne le curseur sur la ligne reliant les deux extrêmes à l’endroit où sa douleur semble se situer. Le médecin, qui a accès visuellement à une graduation millimétrique précise en chiffre (de 1 à 100 mm), n’a plus qu’à noter le chiffre de 1 à 10 correspondant à la douleur. Cette double notation évite au patient d’être influencé par les chiffres et notamment celui de sa dernière évaluation.
Suivi du traitement
Utilisée principalement en pédiatrie et lors du suivi des douleurs chroniques sous traitement (efficacité d’un traitement rhumatologique, anticancéreux, etc.), l’EVA constitue un moyen de communication simple entre le médecin et le patient, quels que soient son âge et ses facultés intellectuelles. Autre avantage de cette méthode simple : elle permet au patient de constater que sa douleur est non seulement prise en charge (puisque traitée), mais aussi prise en compte à sa juste valeur (puisque le médecin va adapter le traitement). C’est aussi un repère qui peut être partagé avec les autres soignants.
Noter l’intensité, oui mais…
Faut-il toujours se préoccuper de l’intensité de sa douleur et la noter sur un carnet de suivi ? Pas si sûr si l’on en croit un rhumatologue américain qui a montré que 52 % des patients âgés de 30 ans souffrant de lombalgies et qui avaient tenu un journal de la douleur se rétablissaient moins vite que 79 % d’autres qui ne tenaient pas de journal ! L’explication de ce décalage significatif n’est pas établie. Faut-il y voir l’importance de l’aspect qualitatif de la douleur plutôt que sa seule intensité ?






